Ελλάδα: Προφίλ Υγείας 2021 Έκθεση του ΟΟΣΑ

Υψηλότατο το επίπεδο μη καλυπτόμενων αναγκών ιατρικής περίθαλψης στην Ελλάδα
Τα προφίλ υγείας είναι αποτέλεσμα κοινής προσπάθειας του ΟΟΣΑ και του Ευρωπαϊκού Παρατηρητηρίου για τα Συστήματα και τις Πολιτικές Υγείας, σε συνεργασία με την Ευρωπαϊκή Επιτροπή.
Το Προφίλ Υγείας 2021 της χώρας μας, το τρίτο κατά σειρά, παρουσιάζει εξαιρετικό ενδιαφέρον, καταγράφοντας διαπιστώσεις και ευρήματα που αφορούν γενικότερα την υγεία στην Ελλάδα, τους παράγοντες κινδύνου, αλλά και την απόδοση (αποτελεσματικότητα, προσβασιμότητα και ανθεκτικότητα) του συστήματος υγείας.
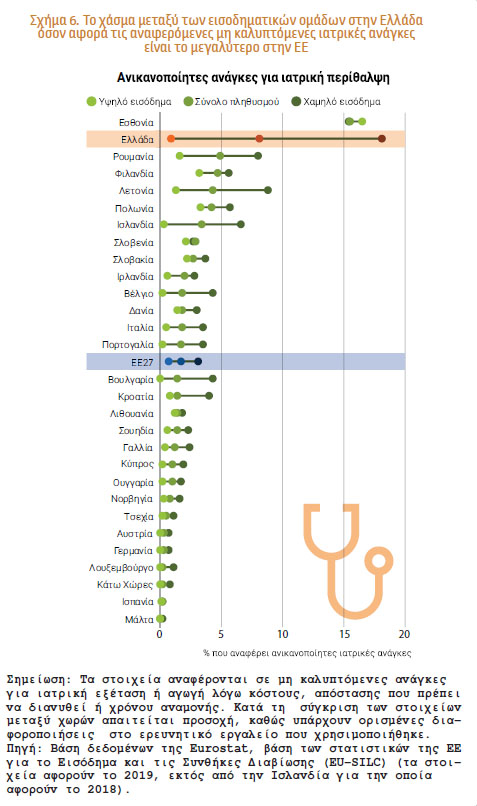 Κατά την τελευταία δεκαετία τα επίπεδα μη καλυπτόμενων αναγκών ιατρικής περίθαλψης που ανέφερε η Ελλάδα ήταν σταθερά υψηλότερα από τα αντίστοιχα επίπεδα του συνόλου της ΕΕ. Το 2019 η Ελλάδα κατέγραψε το δεύτερο υψηλότερο επίπεδο στην ΕΕ μετά την Εσθονία:
Κατά την τελευταία δεκαετία τα επίπεδα μη καλυπτόμενων αναγκών ιατρικής περίθαλψης που ανέφερε η Ελλάδα ήταν σταθερά υψηλότερα από τα αντίστοιχα επίπεδα του συνόλου της ΕΕ. Το 2019 η Ελλάδα κατέγραψε το δεύτερο υψηλότερο επίπεδο στην ΕΕ μετά την Εσθονία:
το 8,1% του ελληνικού πληθυσμού ανέφερε μη καλυπτόμενες ανάγκες λόγω κόστους, απόστασης που πρέπει να διανυθεί ή χρόνου αναμονής, σε σύγκριση με 1,7% κατά μέσο όρο σε επίπεδο ΕΕ (βλ. εικόνα 2).
Οι μη καλυπτόμενες ανάγκες ιατρικής περίθαλψης έφτασαν στο υψηλότερο επίπεδό τους (13,1%) το 2016 και κατόπιν μειώνονταν σταθερά κατά περίπου 15% κάθε χρόνο. Ωστόσο, ακόμη και το 2019 η Ελλάδα εξακολουθούσε να παρουσιάζει μακράν τη μεγαλύτερη διαφορά μεταξύ των χωρών της ΕΕ όσον αφορά τις μη καλυπτόμενες ανάγκες μεταξύ των εισοδηματικών ομάδων.
Το ποσοστό για τα νοικοκυριά στο κατώτατο πεμπτημόριο εισοδήματος (18,1%) ήταν 20 φορές υψηλότερο από το ποσοστό για τα νοικοκυριά στο ανώτατο πεμπτημόριο (0,9%).
Το κόστος ήταν ο κύριος παράγοντας των μη καλυπτόμενων αναγκών, όπως ανέφερε το 7,5% όσων απάντησαν –το οποίο είναι το υψηλότερο ποσοστό στην ΕΕ (όπου ο μέσος όρος είναι 0,9%).
Προφίλ Υγείας : Τι ποσοστό δαπανών για την υγεία αντιπροσωπεύει η προαιρετική ασφάλιση υγείας στην Ελλάδα;
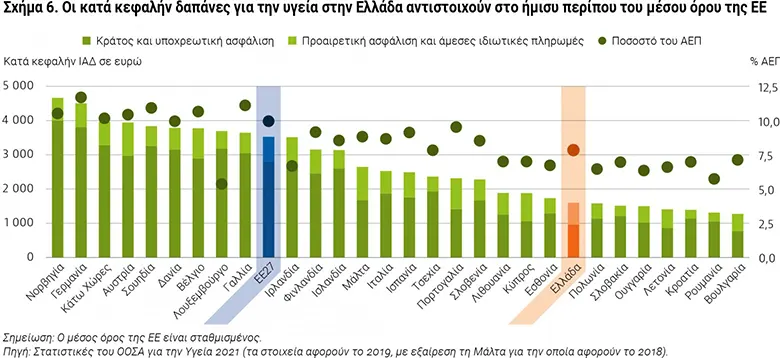
Οι δαπάνες για την υγεία στην Ελλάδα έχουν αυξηθεί με αργούς ρυθμούς, αλλά εξακολουθούν να είναι πολύ χαμηλότερες σε σύγκριση με την ΕΕ, σύμφωνα με το Προφίλ Υγείας της χώρας μας που δημοσιεύθηκε από τον ΟΟΣΑ.
Ειδικότερα, το 2019 η Ελλάδα διέθεσε 7,8 % του ΑΕΠ στην υγεία σε σύγκριση με 9,9% που διατέθηκε στο σύνολο της ΕΕ. Το ίδιο έτος οι κατά κεφαλήν δαπάνες ανήλθαν σε 1.603 ευρώ (προσαρμοσμένο ποσό ανάλογα με τις διαφορές στην αγοραστική δύναμη), ποσό το οποίο είναι χαμηλότερο από το ήμισυ του μέσου όρου της ΕΕ (3.523 ευρώ) (σχήμα 6).
Ιστορικά, οι δαπάνες για την υγεία στην Ελλάδα ήταν χαμηλότερες από τον μέσο όρο της ΕΕ, ενώ τα εκτεταμένα μέτρα συγκράτησης του κόστους και αποδοτικότητας που θεσπίστηκαν μετά την οικονομική κρίση του 2009 οδήγησαν σε απότομες μειώσεις. Από το 2015 η τάση αυτή έχει αντιστραφεί, με μικρές αλλά σταθερές αυξήσεις των δαπανών. Η κατάσταση έκτακτης ανάγκης λόγω της νόσου COVID-19 είχε επίσης ως αποτέλεσμα τη χορήγηση πρόσθετης χρηματοδότησης το 2020 για τη στήριξη του τομέα της υγείας.
Η προαιρετική ασφάλιση υγείας διαδραματίζει μόνον ήσσονος σημασίας ρόλο, αντιπροσωπεύοντας το 5% των συνολικών δαπανών για την υγεία.
Η πρόσβαση στις υπηρεσίες υγείας
εξασφαλίζεται από την καθολική κάλυψη του πληθυσμού και από μια αρκετά εκτεταμένη δέσμη παροχών. Ωστόσο, στην πράξη, ορισμένες υπηρεσίες μπορεί να μην είναι πάντα διαθέσιμες, επειδή, για παράδειγμα, υπάρχει έλλειψη συμβεβλημένων παρόχων (στην περίπτωση της οδοντιατρικής φροντίδας).
Ακόμη και πριν από την πανδημία λόγω της νόσου COVID-19, η Ελλάδα κατέγραφε σταθερά το δεύτερο υψηλότερο ποσοστό μη καλυπτόμενων αναγκών ιατρικής περίθαλψης στην ΕΕ, με τη μεγαλύτερη διαφορά μεταξύ των εισοδηματικών ομάδων. Οι μη καλυπτόμενες ανάγκες φαίνεται να αυξήθηκαν κατά τη διάρκεια της πανδημίας, αλλά η χρήση τηλεσυμβουλευτικής επεκτάθηκε, ιδίως για να διευκολυνθεί η πρόσβαση στην περίθαλψη σε απομακρυσμένες περιοχές και περιοχές που δεν καλύπτονται επαρκώς.
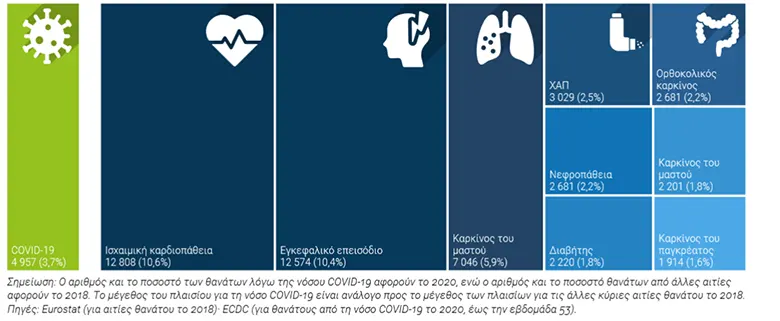
Οι ασθένειες του κυκλοφορικού συστήματος και ο καρκίνος του πνεύμονα αποτελούν τις τρεις κύριες αιτίες
θνησιμότητας στην Ελλάδα
Γράφημα 6: Εβδομαδιαίοι Θάνατοι από COVID – 19 ανά εκατομμύριο πληθυσμό.
Πηγή: Our World in Data (πρόσβαση 22/12/2021)
Τα Γραφήματα δείχνουν την ζοφερή κατάσταση της υγείας του Ελληνικού πληθυσμού για τα έτη 2020 και 2021.
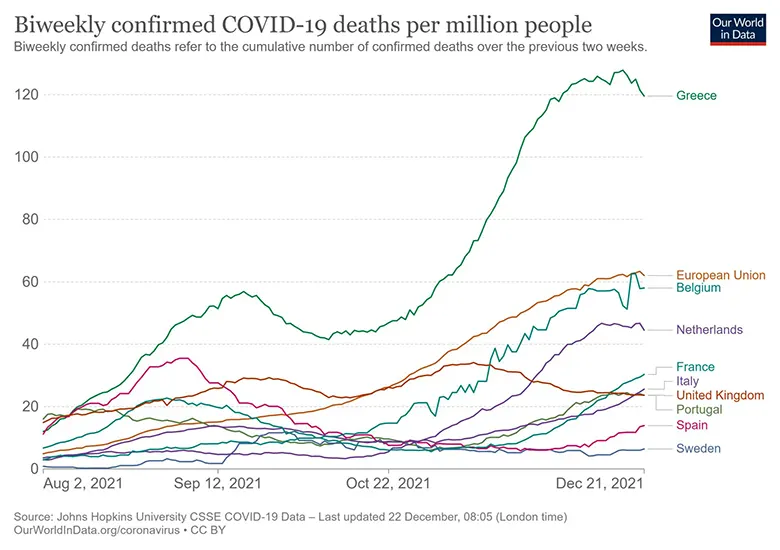
Γενικά, η πλεονάζουσα θνησιμότητα μειώνεται όταν αυξάνονται οι δαπάνες για την υγεία, τα διαθέσιμα τεστ ανίχνευσης. Καθώς και όταν αυξάνεται ο αριθμός γιατρών, νοσηλευτών και νοσοκομειακών κρεβατιών. Αντίθετα η πλεονάζουσα θνησιμότητα εντείνεται με την υποχρηματοδότηση του συστήματος υγείας, την ανεπαρκή και αργοπορημένη εφαρμογή μέτρων συγκράτησης και περιορισμού της πανδημίας καθώς και με τις πολιτικές ιδιωτικοποίησης στην Υγεία.
Έτσι χιλιάδες θάνατοι θα μπορούσαν να είχαν αποτραπεί (πολλοί περισσότεροι από τους 1535 της μελέτης Τσιόδρα – Λύτρα), αν είχε ακολουθηθεί διαφορετική πολιτική σε σχέση με την χρηματοδότηση του Ε.Σ.Υ, τις προσλήψεις υγειονομικού προσωπικού, νοσοκομειακών κλινών, την ενίσχυση της Π.Φ.Υ, την έγκαιρη εμβολιαστική κάλυψη του πληθυσμού και την ενίσχυση δομών δημόσιας υγείας και επιδημιολογικής επιτήρησης.
Το σύστημα υγείας:
Ένα ενιαίο ταμείο ασφάλισης υγείας ενεργεί ως μοναδικός αγοραστής των χρηματοδοτούμενων από το δημόσιο υπηρεσιών υγείας
Από το 2011, η Ελλάδα έχει υιοθετήσει ένα εξαιρετικά συγκεντρωτικό μοντέλο μικτού συστήματος υγείας, που συνδυάζει έναν ενιαίο φορέα ασφάλισης υγείας ο οποίος εισπράττει εισφορές, με σημαντική χρηματοδότηση από την κεντρική κυβέρνηση. Ο Εθνικός Οργανισμός Παροχής Υπηρεσιών Υγείας (ΕΟΠΥΥ) διαχειρίζεται ένα ενιαίο ταμείο ασφάλισης υγείας και αγοράζει χρηματοδοτούμενες από το δημόσιο υπηρεσίες υγείας τις οποίες παρέχει το Εθνικό Σύστημα Υγείας.
Ο ΕΟΠΥΥ συνάπτει επίσης συμβάσεις με ιδιώτες παρόχους, κυρίως για την παροχή πρωτοβάθμιας και εξωνοσοκομειακής
περίθαλψης και διαγνωστικών υπηρεσιών. Το Υπουργείο Υγείας είναι υπεύθυνο για την ευρεία ρύθμιση όλου του συστήματος και συντόνισε επίσης την αντιμετώπιση της πανδημίας COVID-19 στη χώρα (πλαίσιο 1).
Η συνολική ετοιμότητα του συστήματος Υγείας στην Ελλάδα ήταν κάτω από τον μέσο όρο της ΕΕ σε όλα τα επίπεδα
Απόδοση του συστήματος υγείας
Άποτελεσματικότητα Η θνησιμότητα από προλαμβανόμενες και θεραπεύσιμες αιτίες εξακολουθεί να μειώνεται στην
Ελλάδα. Το ποσοστό προλαμβανόμενης θνησιμότητας στην Ελλάδα μειώθηκε οριακά κατά την τελευταία πενταετία, αλλά είναι σημαντικά χαμηλότερο από το ποσοστό στην πλειονότητα των χωρών της ΕΕ (σχήμα 9).
Η κύρια αιτία προλαμβανόμενης θνησιμότητας είναι ο καρκίνος του πνεύμονα, ο οποίος αντιστοιχούσε στο 30 % περίπου των πρόωρων θανάτων το 2018, αλλά οι ισχαιμικές καρδιοπάθειες και τα ατυχήματα είναι επίσης σημαντικοί παράγοντες. Δεδομένων των υψηλών ποσοστών καπνίσματος, ιδίως στους άνδρες, είναι αδύνατον να σημειωθούν στο μέλλον βελτιώσεις στα συγκεκριμένα στοιχεία θνησιμότητας, εκτός αν αλλάξουν οι συμπεριφορές
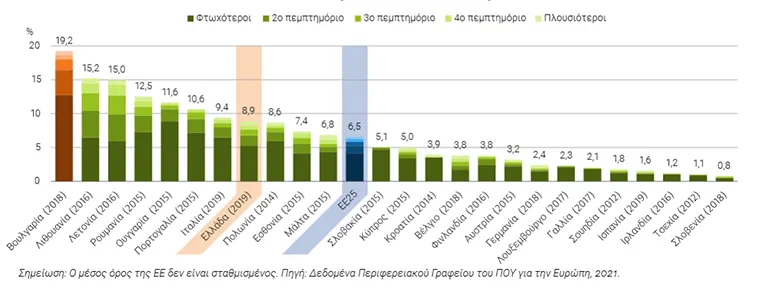
Σχήμα 14. Τα Ελληνικά νοικοκυριά αντιμετωπίζουν υψηλά επίπεδα καταστροφικών δαπανών για την υγεία
Με αφορμή την πανδημία αναδείχθηκε η σημασία του τομέα της υγείας στην Ελλάδα και προωθήθηκαν σχέδια εξασφάλισης πόρων μέσω του Μηχανισμού Ανάκαμψης και Ανθεκτικότητας της ΕΕ. Στους βασικούς τομείς που θα επωφεληθούν
από στρατηγικές επενδύσεις περιλαμβάνονται η πρωτοβάθμια φροντίδα και οι νοσοκομειακές υποδομές, τα προγράμματα πρόληψης και προαγωγής της υγείας και ο ψηφιακός μετασχηματισμός των υπηρεσιών υγείας.
Πηγές:
– OECD/European Observatory on Health Systems and Policies, State of Health in the EE Ελλάδα Προφίλ Υγείας 2021 (ελληνικά)
– OECD/European Observatory on Health Systems and Policies, State of Health in the EE Greece Country Health Profile 2021 (αγγλικά)